
Gardez à l’esprit que tout patient est un plaignant potentiel.
Vous avez établi une relation de confiance avec votre patient et vous pensez l’avoir informé correctement. Son intervention s’est déroulée sans problème technique. Pourtant, vous n’êtes pas à l’abri d’une demande d’indemnisation en CCI, d’une plainte ordinale ou d’une assignation en référé devant le tribunal judiciaire.
Le défaut d’information, une information jugée partielle ou tronquée constituent un motif fréquent de mise en cause, avancé de bonne foi et parfois aussi avec opportunisme par le plaignant et sa défense même plusieurs années après l’acte chirurgical.
Enjeux de la personnalisation de l’information
Rappelons d’abord quelles sont les obligations, qui incombent au médecin :
- « Le médecin doit à la personne qu’il examine, qu’il soigne ou qu’il conseille une information loyale, claire et appropriée sur son état, les investigations et les soins qu’il lui propose. » (Article R.4127-35 du Code de la santé publique)
- « Cette information porte sur les différentes investigations, traitements ou actions de prévention qui sont proposés, leur utilité, leur urgence éventuelle, leurs conséquences, les risques fréquents ou graves normalement prévisibles qu’ils comportent ainsi que sur les autres solutions possibles et sur les conséquences prévisibles en cas de refus.” (Article L. 1111-2 du Code de la santé)
L’information que vous devez délivrer au patient doit donc lui permettre de décider en connaissance de cause. Le devoir d’information se poursuit en post-opératoire et en cas de complication.
Délivrer une information personnalisée permet de tenir compte de la situation du patient dans ses dimensions psychologique, sociale et culturelle. Elle porte sur les caractéristiques de la pathologie, de son évolution et sur le retentissement au niveau de la qualité de vie. Le professionnel de santé doit avoir bien mis en évidence le rapport bénéfice/risque de chaque thérapeutique possible, et convaincre le patient de l’option la plus appropriée en fonction de sa maladie, de son âge et de ses comorbidités. Cette démarche s’inscrivant dans une relation de confiance mutuelle et de respect permet aux patients de partager des informations importantes, de mieux adhérer aux recommandations médicales et de participer activement à leur propre prise en charge. Elle favorise l’obtention d’un consentement libre et éclairé.
L’apprentissage et la pratique d’une nouvelle technique représentent une période critique. Dans l’avenir, l’obligation d’informer le patient de son niveau d’expérience pour obtenir son consentement et pouvoir le justifier auprès du juge, comme c’est le cas aux États-Unis, n’est pas à exclure !
Comment personnaliser l’information ?
Depuis 1997, il incombe au médecin de prouver qu’il a exécuté son obligation de délivrance de l’information auprès du patient. L’obligation elle-même consiste à délivrer l’information lors d’un entretien individuel, il n’existe pas d’obligation de remise d’un écrit informatif (sauf dans les cas où le devis est imposé et certains gestes particuliers). Mais la preuve de la délivrance d’une information orale exhaustive sera presque impossible à rapporter sans le recours à d’autres supports informatifs à visée probatoire. Les fiches d’information de l’AFU, très largement utilisées, sont régulièrement actualisées et disponibles facilement sur le site internet de l’association. Branchet Solutions propose également les fiches d’information de son partenaire Fondapro à télécharger.
Si vous le jugez opportun, il peut être utile d’y joindre des documents complémentaires, des schémas explicatifs, des vidéos éducatives compte tenu des nouvelles technologies, de la voie d’abord, de la source d’énergie et du matériel utilisés.

Par exemple, pour la chirurgie robotique, outre l’information adaptée sur le bénéfice risque de cette chirurgie et sur les autres options de traitement, il est licite de mentionner le possible dysfonctionnement du robot, la conversion en procédure ouverte ou le report de l’intervention nécessités par un événement imprévu1.
La complication exceptionnelle, par définition difficile à prévoir, est antinomique avec la notion de personnalisation. Pourtant, la jurisprudence peut être amenée à retenir que la circonstance qu’un risque ne se réalise qu’exceptionnellement ne dispense pas les médecins de le porter à la connaissance du patient. A cet effet, les fiches de l’AFU rappellent que“ toute intervention chirurgicale comporte un certain nombre de risques y compris vitaux, tenant à des variations individuelles qui ne sont pas toujours prévisibles. Certaines de ces complications sont de survenue exceptionnelle (plaies des vaisseaux, des nerfs et de l’appareil digestif) et peuvent parfois ne pas être guérissables […]. »
Jusqu’où personnaliser l’information ?
La communication médicale par les sites internet médicaux et par les réseaux sociaux n’est pas sans risque médico-légal. Le praticien doit prendre garde à ne pas réaliser un site internet de nature publicitaire, promotionnelle et il se doit de publier des informations de qualité, vérifiées, au service des patients ou d’autres professionnels de santé. La HAS a établi des critères de qualité précis. La communication grand public par les professionnels de santé, plus libre qu’auparavant, reste encadrée (Décret 2020-1662, décembre 2020).
- « Le médecin est libre de communiquer au public, par tout moyen, y compris sur un site internet, des informations de nature à contribuer au libre choix du praticien par le patient, relatives notamment à ses compétences et pratiques professionnelles, à son parcours professionnel et aux conditions de son exercice. » (Art. R. 4127-19-1.-I).
- « Cette communication […] est loyale et honnête, ne fait pas appel à des témoignage de tiers, ne repose pas sur des comparaisons avec d’autres médecins ou établissements et n’incite pas à un recours inutile à des actes de prévention ou de soins. Elle ne porte pas atteinte à la dignité de la profession et n’induit pas le public en erreur.«
Il convient donc d’être prudent et mesuré dans ce type de communication, de ne pas mettre en avant des données ou des techniques non validées scientifiquement ou si c’est le cas, préciser qu’elles font l’objet de protocoles de recherches.
Les médecins urologues doivent être sensibilisés au risque cyber en santé qui peut perturber le quotidien des professionnels, mais aussi mettre en péril la confidentialité des données médicales et la prise en charge des patients.
Personnalisation de l’information et risque de contentieux médico-légal
La charge de la preuve et du consentement pèse sur le médecin auquel il revient de démontrer, « par tous moyens » selon la loi, que l’information due au malade avant tout acte de prévention, de diagnostic ou de soins lui a bien été délivrée.
Cela impose la traçabilité des éléments écrits de l’information et du consentement dans le dossier médical :
- Courriers au médecin traitant (avec mention : dicté en présence du patient)
- Fiche d’information datée et signée
- Formulaire de consentement daté et signé
- Lettres d’admission et de sortie d’hospitalisation
- Avis de la RCP
La remise d’un questionnaire de compréhension, la proposition d’une deuxième consultation, notamment pour chirurgie fonctionnelle, représentent des arguments supplémentaires. De même que la durée d’un délai de réflexion acceptable d’au moins 8 jours et plutôt d’un mois pour la chirurgie fonctionnelle.
Tous ces documents constituent un faisceau d’indices convergents en expertise.
Conséquences sur le plan judiciaire
Le défaut d’information ou de preuve de délivrance de l’information peut conduire le juge à reconnaître au patient la perte d’une chance, exprimée en un pourcentage, de se soustraire aux soins proposés.
Même s’il n’y a pas de faute médicale au sens propre, l’indemnisation peut ainsi théoriquement atteindre 100% du préjudice total, pour un simple défaut d’information. Le juge peut même ajouter à une réparation qui serait déjà intégrale celle d’un préjudice spécifique découlant du défaut d’information, le préjudice autonome d’impréparation.
Cependant, le pourcentage de perte de chance peut être diminué par le juge, pour tenir compte par exemple de l’état antérieur du patient, voire réduit à zéro lorsqu’il est établi que le patient ne pouvait se soustraire à l’intervention proposée, sauf à encourir un risque considérable lié à l’évolution de sa pathologie.
On rappellera enfin que l’urgence, mais l’urgence vraie, est le seul cas dans lequel le praticien est dispensé de son obligation d’information.
Sinistralité de l’urologie/ information
L’urologie est une discipline médico-chirurgicale qui génère peu de sinistralité comparativement à d’autres spécialités, la qualité de l’information patient par les urologues est reconnue2, ainsi qu’en témoigne le peu de mises en cause pour défaut d’information par rapport aux autres spécialités (schéma ci-dessous).
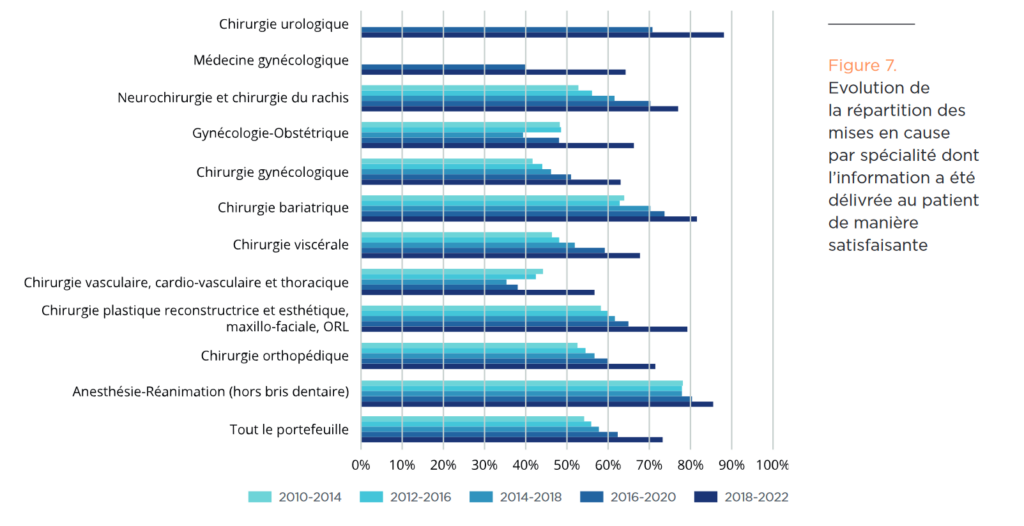
Il n’en reste pas moins que l’urologie contemporaine est complexe avec le développement de nouvelles technologies, plus rapide que leur évaluation sur le plan scientifique, avec la prise en charge de pathologies de plus en plus lourdes et le recul des limites (âge), pouvant nécessiter une concertation professionnelle et l’acquisition de compétences spécifiques. Parallèlement, la société est plus exigeante et intolérante à l’égard du risque médical, imposant au médecin de délivrer une information personnalisée et ainsi de réduire le risque de mise en cause sur ce motif.
Dr Jean-Luc Moreau – vice chef du pôle urologie Branchet
Pr Morgan Roupret – vice chef du pôle urologie Branchet
Me Pierre-Henri Lebrun – Avocat, spécialisé dans la défense des chirurgiens
Références :
1 – PSNet, February 2016 Robotic Surgery : Risks vs. Rewards
2 – Cartographie des risques opératoires. Branchet, édition 2023
)
)
)


